Organizacja i finansowanie rehabilitacji leczniczej nie zapewniały pacjentom równego dostępu do świadczeń. Blisko połowa świadczeniodawców I poziomu” sieci szpitali” nie udzielała świadczeń rehabilitacji leczniczej w warunkach stacjonarnych. Tylko ¼ pacjentów po udarze mózgu rozpoczęła rehabilitację w ciągu dwóch tygodni od zakończenia leczenia szpitalnego. Brakowało też kompleksowej opieki w tym obszarze, gdyż instytucje finansujące rehabilitację leczniczą działały w sposób nieskoordynowany i od siebie niezależny.
W 2013 r. NIK przeprowadziła kontrolę „Dostępność i finansowanie rehabilitacji leczniczej”, w której poddała krytyce przyjęty przez NFZ skomplikowany model finansowania rehabilitacji leczniczej. Model ten nie uwzględniał efektu końcowego leczenia, który stanowi najważniejszego kryterium. W ocenie NIK, przyjęty system kontraktowania i rozliczania przez NFZ świadczeń rehabilitacji leczniczej skupiał się wyłącznie na liczbie i poprawności wykonanych procedur, nie uwzględniając efektów terapii.
Kontrole NFZ w poprzednich latach potwierdzały za każdym razem, że dostępność świadczeń rehabilitacji leczniczej jest ograniczona, co przejawia się długimi kolejkami oczekujących pacjentów.
Niniejsza kontrola miała w szczególności odpowiedzieć na pytanie, czy pacjenci mogą liczyć na równy dostęp do świadczeń rehabilitacyjnych oraz skuteczność terapii. Z kontroli wyłączono świadczenia przeznaczone wyłącznie dla dzieci i młodzieży do ukończenia 18. roku życia oraz leczenie chorych ze śpiączką. Kontrolą objęto 27 jednostek, w tym siedem oddziałów wojewódzkich Narodowego Funduszu Zdrowia oraz 20 podmiotów leczniczych.
WIDEO – Wypowiedź prezesa NIK Mariana Banasia
Finansowanie rehabilitacji leczniczej
Rehabilitację leczniczą finansują lub prowadzą:
- Narodowy Fundusz Zdrowia (NFZ),
- Zakład Ubezpieczeń Społecznych (ZUS),
- Kasa Rolniczego Ubezpieczenia Społecznego (KRUS),
- wojewódzkie ośrodki medycyny pracy (WOMP).
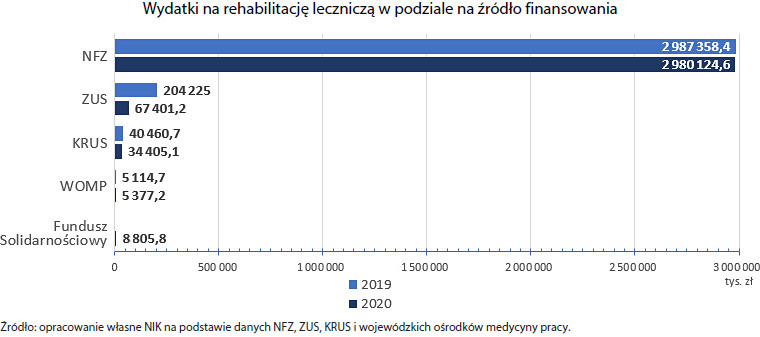
W 2020 r. rozpoczęto też udzielanie świadczeń dla osób niepełnosprawnych finansowanych z Funduszu Solidarnościowego. Najważniejszą rolę, ze względu na skalę udzielanych świadczeń, odgrywał Narodowy Fundusz Zdrowia, który wydatkował ponad 90% publicznych środków przeznaczonych na rehabilitację leczniczą. Jednak NFZ, ZUS, KRUS i wojewódzkie ośrodki medycyny pracy nie tworzyły jednolitego systemu rehabilitacji leczniczej. Przede wszystkim brakowało platformy do wymiany informacji o leczeniu pacjentów, która pozwoliłaby na skoordynowanie leczenia w publicznym systemie ochrony zdrowia, a tym samym na uzyskanie pożądanych efektów zdrowotnych niższym kosztem.
Niepełne wykonanie planów finansowych NFZ
W 2019 r. z rehabilitacji leczniczej skorzystało blisko 3,5 mln pacjentów. NFZ sfinansował świadczenia dla ponad 90% z nich i wydatkował ponad 97% wszystkich środków przeznaczonych na rehabilitację (niecałe 3 mld zł). W 2020 r. nie udało się wykonać planu finansowego w tym obszarze, a wykonane koszty były o ponad 7 mln zł niższe niż w 2019 r. Łączne koszty rehabilitacji leczniczej w 2020 r. wyniosły prawie 3 mld zł, co stanowiło ok. 92% planu. Wartość świadczeń „niewykonanych”, tj. różnica pomiędzy wartością świadczeń sprawozdanych i rozliczonych a kwotą zobowiązania NFZ z umów o udzielanie świadczeń opieki zdrowotnej, w skontrolowanych Oddziałach Wojewódzkich NFZ, w 2019 r., wyniosła 3,3 mln zł, a w 2020 r. było to aż 187 mln zł. Przyczyną niewykonania planu była epidemia SARS-CoV-2 i związane z nią ograniczenia w prowadzeniu działalności leczniczej.
W latach 2019-2020 zmniejszył się udział kosztów rehabilitacji leczniczej w ogólnej kwocie kosztów świadczeń opieki zdrowotnej (z 3,3% do 3%). Zmniejszyła się też wartość wykonanych kosztów większości zakresów świadczeń (11 na 12 zakresów podstawowych objętych kontrolą). Największy spadek odnotowano w przypadku rehabilitacji ogólnoustrojowej, prowadzonej w warunkach stacjonarnych – o kwotę aż 233,6 mln zł, tj. o 46,5%. Wzrost odnotowano jedynie dla zakresu fizjoterapia domowa – był to wynik zniesienia limitów świadczeń dla osób niepełnosprawnych. Zmiana wartości rozliczonych świadczeń wynikała nie tylko z ograniczenia działalności świadczeniobiorców w związku z epidemią SARS-CoV-2, ale też ze zmiany przepisów w 2018 r. Wtedy to weszły w życie regulacje uprawniające osoby z orzeczeniem o znacznym stopniu niepełnosprawności do korzystania ze świadczeń opieki zdrowotnej poza kolejnością. Jednocześnie świadczenia dla tych osób zostały objęte nielimitowanym finansowaniem. Z tego powodu NFZ wydzielił odrębne zakresy dla tych świadczeń. Wykonanie kosztów tych usług wskazuje na dynamiczny wzrost świadczeń udzielanych w rehabilitacji domowej.
Nierówny dostęp do świadczeń i nieuwzględnianie potrzeb zdrowotnych w planowaniu wydatków
Proces kontraktowania świadczeń oraz ustalania kwot zobowiązania na kolejne lata nie zapewniał równego dostępu do świadczeń udzielanych w warunkach ambulatoryjnych. Planowana kwota środków na zakup świadczeń na 10 tys. mieszkańców lub ubezpieczonych różniła się nawet kilkukrotnie w przypadku różnych obszarów kontraktowania. W województwie mazowieckim dla jednego z obszarów zaplanowano kwotę nawet 17 razy wyższą niż dla innego obszaru. Duże różnice występowały na obszarze samej Warszawy. Planowana wartość jedynej umowy dla obszaru kontraktowania Wilanów, na 10 tys. mieszkańców, wyniosła prawie 86 tys. zł w 2019 r. i ponad 91 tys. zł w 2020 r., co stanowiło nieco ponad 11% wartości dla Śródmieścia w tych latach. W Śląskim OW NFZ największą różnicę, wg planu na 2019 r., stwierdzono pomiędzy Miastem Chorzów a Powiatem Rybnickim, gdzie planowana wartość świadczeń była prawie osiem razy niższa (ponad 403 tys. zł do ok. 50,5 tys. zł na 10 tys. mieszkańców). Do dnia dzisiejszego nie opracowano modelu zabezpieczenia dostępności świadczeń zdrowotnych, w tym rehabilitacji leczniczej, w publicznym systemie opieki zdrowotnej.
Kwoty kosztów świadczeń planowano przede wszystkim na podstawie danych historycznych, tj. liczby uprzednio zawartych umów oraz wartości świadczeń rozliczonych w ramach tych umów. Dopiero po sporządzeniu planu zakupu świadczeń Oddziały Wojewódzkie NFZ ustalały kwoty zobowiązania na rok planowania dla poszczególnych świadczeniodawców, a tym samym dla danego obszaru kontraktowania. Oznacza to, że kwota zaplanowanych kosztów świadczeń nie była ustalana na podstawie potrzeb zdrowotnych, lecz odwrotnie: potrzeby zdrowotne ustalano w oparciu o planowane kwoty kosztów świadczeń.
Brak świadczeń rehabilitacyjnych i spadek liczby świadczeniodawców
System podstawowego szpitalnego zabezpieczania świadczeń opieki zdrowotnej, tzw. „sieć szpitali”, wbrew ustawowym założeniom, nie zapewniał dostępu do świadczeń opieki zdrowotnej w zakresie rehabilitacji leczniczej. Blisko połowa świadczeniodawców I poziomu systemu zabezpieczenia nie udzielała świadczeń rehabilitacji leczniczej w warunkach stacjonarnych lub w ośrodku/oddziale dziennym, a 61 świadczeniodawców I poziomu (prawie 22%) w ogóle nie prowadziło zabiegów rehabilitacyjnych. Dostępu do rehabilitacji leczniczej nie zapewniło też ośmiu świadczeniodawców z II poziomu (ok. 8%), dziesięciu z III poziomu (ponad 16%) oraz 18 szpitali ogólnopolskich (ok. 20%).
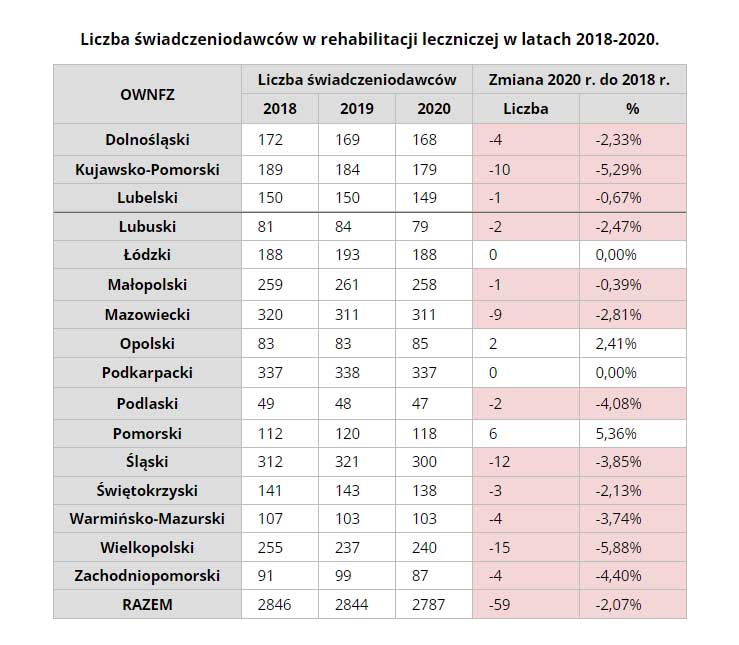
W latach 2018-2020 spadła liczba podmiotów leczniczych świadczących rehabilitację. W 2018 r. było ich 2846, a na koniec 2020 r. o 59 mniej, co oznaczało spadek o ponad 2% i dotyczyło 12 Oddziałów Wojewódzkich NFZ. Tylko w dwóch województwach liczba świadczeniodawców wzrosła.
Ograniczony dostęp do świadczeń rehabilitacyjnych po hospitalizacji
Według danych NFZ, w latach 2019-2020, spośród pacjentów z wszystkich województw, którzy byli hospitalizowani z powodu udaru mózgu mniej niż połowa rozpoczęła rehabilitację w ciągu 90 dni od zakończenia leczenia szpitalnego. Odsetek pacjentów objętych rehabilitacją w tym czasie wahał się od 34% do 47%, w zależności od województwa. Przy czym tylko nieco ponad 14% pacjentów po udarze mózgu rozpoczęło rehabilitację u tego samego świadczeniodawcy, u którego byli leczeni z powodu udaru.
Znacznie gorzej wyglądała sytuacja z dostępem do rehabilitacji dla pacjentów po udarze mózgu w ciągu 14 dni od zakończenia hospitalizacji. W latach 2019-2020 w żadnym OW NFZ odsetek pacjentów korzystających ze świadczeń rehabilitacyjnych nie przekraczał 35%. W całej Polsce świadczenie rehabilitacyjne w terminie 14 dni uzyskało nieco ponad 26% pacjentów po udarze mózgu, przy czym niecałe 11% w tym samym szpitalu, gdzie przebywali w związku z tym schorzeniem.
Powyższe ustalenia były zbieżne z przeprowadzoną na przełomie lat 2020-2021 kontrolą NIK „Funkcjonowanie systemu leczenia pacjentów z udarem mózgu w województwie podlaskim”, która objęła lata 2018 – 2020 (do 30 września). Jej ustalenia wykazały, że odsetek pacjentów, którzy po wystąpieniu udaru niedokrwiennego mózgu rozpoczęli rehabilitację neurologiczną w ciągu pierwszych 14 dni od wypisu ze szpitala, w zależności od analizowanego kwartału, wahał się w granicach ok. 13-17%, a w przypadku rozpoczęcia rehabilitacji neurologicznej w ciągu 90 dni od zakończenia pobytu w szpitalu w związku z udarem mózgu, było to od ok. 17% do ok. 22%.
Jeżeli chodzi o pacjentów hospitalizowanych ze względu na choroby kręgosłupa, ogólna dostępność rehabilitacji była niższa niż w grupie pacjentów po udarze mózgu. W latach 2019-2020, świadczenie rehabilitacyjne w ciągu 90 dni od zakończenia pobytu w szpitalu uzyskało nieco ponad 30% takich pacjentów, przy czym u tego samego świadczeniodawcy, gdzie pacjent odbył leczenie szpitalne tylko niecałe 6%.
Podobnie jak w przypadku pacjentów po udarze mózgu, udział pacjentów z chorobami kręgosłupa, którzy uzyskali rehabilitację w terminie 14 dni od zakończenia hospitalizacji był niższy. W latach 2019-2020 zaledwie 6,5% takich pacjentów uzyskało rehabilitację w ciągu dwóch tygodni (dla żadnego OW NFZ wartość ta nie przekroczyła 10%), a tylko dla niecałych 2% rehabilitacja odbywała się u tego samego świadczeniodawcy, u którego pacjent był hospitalizowany.
Nierentowność rehabilitacji
Działalność rehabilitacyjna realizowana w ramach umów z NFZ była dla świadczeniodawców przeważnie nierentowna. Aż 90% skontrolowanych podmiotów leczniczych wykazało stratę zarówno w 2019 r., jak i w 2020 r. Jednak w przypadku niektórych komórek organizacyjnych udzielających świadczeń rehabilitacyjnych, podmioty lecznicze wykazywały dodatni wynik finansowy. Najczęściej dotyczyło to pracowni fizjoterapii (siedem w 2019 r. i cztery w 2020 r.), oraz oddziałów rehabilitacji neurologicznej (trzy w 2019 r. i cztery w 2020 r.). Dziewięć podmiotów leczniczych wykazało stratę dla wszystkich komórek organizacyjnych prowadzących rehabilitację leczniczą.
W 2019 r. wskaźnik pokrycia kosztów przychodami u skontrolowanych świadczeniodawców wyniósł od ok. 56% do prawie 96%. W 2020 r. wartość wskaźnika wykazywała dużo większe odchylenie (od prawie 39% do ponad 118%). Trzeba jednak podkreślić, że wielu świadczeniodawców musiało realizować zadania związane z przeciwdziałaniem COVID-19, co w niektórych przypadkach znacząco ograniczyło możliwość prowadzenia rehabilitacji, a tym samym wpłynęło negatywnie na osiągane wyniki. W innych przypadkach było wręcz przeciwnie – sytuacja epidemiczna pomogła ograniczyć koszty działalności lub pozwoliła uzyskać przychody z leczenia pacjentów z COVID-19.
Nierentowność działalności rehabilitacyjnej częściowo wynikała ze sposobu ustalania kwoty zobowiązania NFZ (limitu świadczeń). Proponowane przez NFZ kwoty w niektórych przypadkach znacznie różniły się od złożonej oferty, co przy obowiązku utrzymania zadeklarowanego potencjału przynosiło świadczeniodawcom straty.
Ograniczona dostępność świadczeń podczas epidemii SARS-CoV-2
Rehabilitacja co prawda była nierentowna, jednak NIK nie miał większych zastrzeżeń do warunków udzielania świadczeń, także w okresie epidemii SARS-CoV-2. Nieliczne nieprawidłowości dotyczyły wymiaru pracy lekarza specjalisty, a w pozostałych organizacji udzielania świadczeń i wyposażenia. W warunkach zagrożenia epidemicznego świadczeniodawcy nie ograniczali w sposób nieuzasadniony dostępności do rehabilitacji, choć wdrażane środki ograniczające ryzyko rozprzestrzeniania się koronawirusa SARS-CoV-2 wymuszały zmiany organizacji pracy, w tym zmniejszenie liczby leczonych pacjentów. Dane pozyskane w trakcie kontroli NIK wskazują, że mniejsza dostępność świadczeń wynikała raczej z ograniczeń w prowadzeniu działalności leczniczej niż ze wzrostu liczby zachorowań na COVID-19. W okresie epidemii SARS-CoV-2, z przyczyn od siebie niezależnych, połowa objętych kontrolą świadczeniodawców musiała ograniczyć lub wstrzymać prowadzenie rehabilitacji leczniczej. W okresie nasilenia epidemii SARS-CoV-2, zarówno personel, jak i wyposażenie oddziałów rehabilitacyjnych wykorzystywano do opieki nad pacjentami chorymi na COVID-19. Oprócz tego u 13 świadczeniodawców w kilku przypadkach czasowo ograniczono udzielanie świadczeń w związku z wykryciem ogniska epidemicznego. Takie ograniczenia najbardziej dotknęły pacjentów korzystających z rehabilitacji kardiologicznej, gdzie liczba osób leczonych w II kwartale 2020 r. była o 73,5% niższa niż w II kwartale 2019 r.
Mniejsze wykorzystanie świadczeń rehabilitacji leczniczej w kontrolowanym okresie wynikało też z rezygnacji pacjentów z umówionych wizyt lub porad. W latach 2019-2020 nie zgłosiło się na nie w sumie prawie 13 tys. osób. Ponad połowę z nich stanowili pacjenci zarejestrowani do działów fizjoterapii. W 2020 r. liczba osób, które nie zgłosiły się na umówioną rehabilitację lub poradę była wyższa niż w 2019 r. o ponad 11%. Ustalenia kontrolne potwierdziły, że od kwietnia 2020 r., po czasowym ograniczeniu działalności placówek prowadzących rehabilitację, część pacjentów. rezygnowała z rehabilitacji w obawie przed zakażeniem wirusem SARS-CoV-2.
Nieprawidłowości przy udzielaniu zamówień
By zapewnić niezbędną kadrę, świadczeniodawcy korzystali z możliwości zlecenia udzielania świadczeń zdrowotnych podmiotom wykonującym działalność leczniczą lub osobom wykwalifikowanym do udzielania świadczeń zdrowotnych. U ośmiu z nich stwierdzone zostały nieprawidłowości w tym obszarze, w tym udzielenie zamówienia bez wymaganego konkursu ofert.
Nieprawidłowości w postępowaniach
W trakcie kontroli w OW NFZ zbadano 20 postępowań dotyczących zawarcia umów o udzielanie świadczeń opieki zdrowotnej, w tym 18 w trybie konkursu ofert i dwa w trybie rokowań. Stwierdzone nieprawidłowości dotyczyły nieodrzucenia przez komisje konkursowe ofert, które zawierały nieprawdziwe informacje (cztery przypadki) oraz prowadzenia rokowań z naruszeniem art. 143 ust. 2 ustawy o świadczeniach opieki zdrowotnej, poprzez zaproszenie do rokowań tylko jednego świadczeniodawcy (dwa przypadki).
Brak taryfy świadczeń i zmiany w ich wycenie
Do dnia zakończenia kontroli NIK Prezes Agencji Oceny Technologii Medycznych i Taryfikacji nie określił taryfy świadczeń w rehabilitacji leczniczej (poza taryfą dla świadczeń gwarantowanych leczenia chorych ze śpiączką). W sytuacji braku taryfy świadczeń, osobą uprawnioną do określenia wagi punktowej produktów rozliczeniowych był Prezes NFZ. Według Narodowego Funduszu Zdrowia waga punktowa świadczeń rehabilitacyjnych nie odzwierciedlała ich rzeczywistych kosztów. Zarządzeniem Prezesa NFZ wprowadzono zmiany, które mają obowiązywać od 1 października 2021 r. Podwyższono wagę punktową kinezyterapii, jednocześnie obniżając wagę punktową zabiegów fizykalnych. NFZ wdrożył te zmiany, nie zważając na krytyczne głosy środowiska fizjoterapeutów i konsultantów krajowych, które zgłoszono już na etapie konsultowania projektu takich zmian w 2020 r.
Liczba specjalistów objętych szkoleniami i pracujących w zawodzie
Od początku 2019 r. do końca 2020 r. istotnie spadło zainteresowanie szkoleniami specjalizacyjnymi. Liczba osób odbywających szkolenie specjalizacyjne z rehabilitacji medycznej zmniejszyła się w tym okresie o 291 (czyli 33,5%), a w przypadku balneologii i medycyny fizykalnej był to spadek o 113 osób (czyli prawie 47%). Jednocześnie nie wszyscy kończący szkolenie zdali Państwowy Egzamin Specjalizacyjny.
Mimo to wzrosła liczba pracujących w zawodzie lekarzy specjalistów, którzy spełniali wymagania do udzielania świadczeń rehabilitacji leczniczej. Według danych Naczelnej Izby Lekarskiej, na koniec 2018 r. w zawodzie pracowało 2568 lekarzy, a na koniec 2020 r. było to już 2750 lekarzy (wzrost o 3,5%). W tym samym okresie wzrosła również o prawie 16% liczba fizjoterapeutów.
Do umów na udzielanie świadczeń opieki zdrowotnej w rodzaju rehabilitacja lecznicza, na dzień 7 czerwca 2021 r. świadczeniodawcy zgłosili 2000 lekarzy specjalistów. Było to zatem mniej niż 73% lekarzy specjalistów w tych dziedzinach. Podobnie wyglądała sytuacja w przypadku fizjoterapeutów. W tym samym okresie świadczeniodawcy zgłosili do umów na udzielanie świadczeń opieki zdrowotnej nieco ponad 26,6 tys. fizjoterapeutów, podczas gdy prawo wykonywania zawodu, na koniec 2020 r. miało ponad 63 tys. fizjoterapeutów. Oznacza to, że w tej grupie zawodowej tylko niecałe 40% zarejestrowanych fizjoterapeutów pracowało w ramach publicznego systemu opieki zdrowotnej. NIK zwraca uwagę, że można wzmocnić sytuację kadrową i poprawić dostęp do rehabilitacji, zatrudniając więcej personelu.
Wnioski
Do Ministra Zdrowia o:
- rozważenie uwzględnienia rehabilitacji leczniczej jako obowiązkowego profilu leczenia w systemie podstawowego szpitalnego zabezpieczania świadczeń opieki zdrowotnej;
- wypracowanie katalogu świadczeń leczenia szpitalnego, które powinny być finansowane wyłącznie w przypadku zrealizowania również rehabilitacji leczniczej. Odstąpienie od rehabilitacji powinno wynikać z przeciwskazań lub braku zasadności stwierdzonych przez lekarza i opisanych w indywidualnej dokumentacji medycznej pacjenta.
Do Prezesa NFZ o:
- opracowanie modelu zabezpieczenia dostępności świadczeń rehabilitacji leczniczej, będącego podstawą ich kontraktowania, z uwzględnieniem zasady równego dostępu.
Na podstawie informacji prasowej Najwyższej Izby Kontroli